2-INFEZIONI DELLE BASSE VIE AEREE
Agenti di infezione batterica delle basse vie aeree sono Haemophilus influenzae, S. pneumoniae, B. catharralis, S.aureus, P.aeruginosa, L.pneumophila , i micoplasmi, l'emergente C. pneumoniae. Il campione biologico piu' comune per la diagnosi batteriologica di presunta infezione delle basse vie aeree è l'espettorato.E' noto che il grande problema dell'espettorato è la sua contaminazione con la saliva e le alte vie respiratorie , contaminazione inevitabile.Cio' nonostante usando dei criteri quali il rapporto leucociti/cellule epiteliali, si puo' già prevedere se l'espettorato sia significativo o meno e se valga o meno la pena di seminarlo.Se il rapporto è nettamente a favore dei leucociti (L/CE>3) possiamo prevedere che l'espettorato sia originato dalle basse vie aeree e dunque significativo.Quale è il significato della Candida nella coltura dell'espettorato?.Secondo noi La Candida è di provenienza salivare nella maggior parte degli espettorati, quindi da non tenerne conto. La carica semiquantitativa si fa con ansa calibrata , tecnica delle 3 zone (vedi il capitolo delle infezioni delle basse vie aeree), dopo fluidificazione dell'espettorato. Mai seminare un espettorato in anaerobiosi : significa far crescere tutta la flora anaerobia della bocca.
E' buona norma prima di seminare un espettorato direttamente , fare una fluidificazione (digestione) dello stesso con lo sputasol , il migliore fluidificante in commercio (soluzione di ditiotreitolo).Dopo la fluidificazione in agitatore si centrifuga, si elimina il supernatante e si semina il sedimento cioè l' espettorato fluidificato e concentrato.Questa fluidificazione ha la funzione sia di liberare i batteri dal muco, sia di concentrarli.A questo punto si allestisce una bella colorazione di Gram.Con un buon Gram si vedono bene i diplococchi con la capsula dello pneumococco.Il Gram dà più indicazioni della coltura, questo è un principio comune alla batteriologia .Il Gram ha però una certa sensibilità che non è eccezionale sicuramente inferiore alla coltura .
STREPTOCOCCUS PNEUMONIAE: Una volta isolato e biotipizzato (anche velocemente usando il kit al latice ) è necessario testare il ceppo per la resistenza alla penicillina. Ma non useremo il dischetto di penicillina bensì un dischetto di oxacillina. Se lo pneumococco è resistente alla oxacillina con un diametro di inibizione < a 20 mm andiamo a determinare la MIC della penicillina stessa :se è fra 0.1 e 1 ug/ml allora è Sensibile alla penicillina se la MIC è superiore a 1 ug/ml allora c'è resistenza.Andiamo allora a determinare le MIC per le cefalosporine di 3a generazione. Ricordiamo che i diametri degli aloni di inibizione corrispondono solo approsimativamente alle MIC e nelle tabelle dire che un ceppo è Sensibile sottintende un ampio intervallo di MIC.

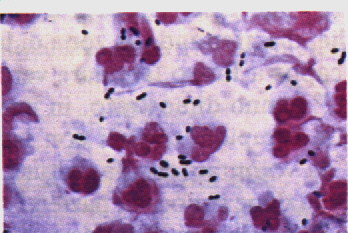
fig 2.1 diplococchi di Streptococcus pneumoniae
Come è fatto un bel batterioscopico?Come quello della figura in alto con molti leucociti e poche cellule epiteliali.Dato che lo sfondo del Gram è rosso è sempre piu' difficile notare i batteri Gram negativi da quelli Gram positivi.Se troviamo dei bastoncelli pleiomorfi Gram negativi e nessuna crescita su Mc Conkey , si sospetta l'emofilo.Si semina allora l'espettorato anche su agar cioccolato-bacitracina .
Dunque si parte sempre dal vetrino e da qui si decide o meno se continuare con la semina o dare campione non idoneo.Da quello che vediamo sul vetrino decidiamo anche se seminare su agar cioccolato per l'emofilo , ma queste sono scelte soggettive.Ricordiamo infatti la scarsa sensibilità del vetrino!
Riassumendo :per la diagnosi batteriologica delle infezioni delle alte vie aeree fare un bel Gram dell'espettorato per stabilire l'idoneità del campione (rapporto leucociti/cellule epiteliali squamose superiore a 3), se il campione non è idoneo, troppa componente salivare, fare ripetere il prelievo senza seminare affatto. GLI ESPETTORATI VANNO SEMINATI ENTRO LE 4 ORE.
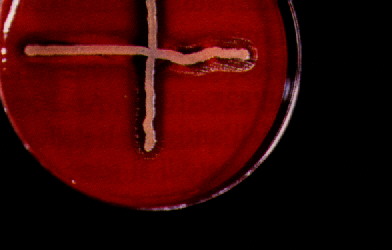
fig.2.2 Haemophilus influenzae test di crescita intorno a una coltura di Staphylococcus aureus
BRANHAMELLA CATHARRALIS: è un diplococco Gram negativo, ossidasi positivo. Sono diplococchi che al Gram si mostrano ammassati, molto caratteristici.Si determina la sensibilità alla ampicillina per questo batterio. Il ceppo può essere però a bassa concentrazione di beta lattamasi dunque prolungare l'antibiogramma alle 48 ore. Più dell'80% dei ceppi di B. catharralis sono resistenti alla ampicillina , al cefaclor e all'amoxicillina.Segnalo la scheda su B. catharralis nel sito del CDC http://www.cdc.gov/ncidod/dastlr/gcdir/NeIdent/Bcat.html
Polmoniti atipiche. La polmonite atipica è
una polmonite interstiziale e non alveolare. Responsabile è il Micoplasma pneumoniae
nei ragazzi adolescenti .Sono assai frequenti le epidemie in caserme e in comunità
nei giovani fra 15-25 anni.La coltura non è pratica perchè bisognerebbe seminare in meno
02 per 10 giorni.Si può isolare il Micoplasma dal tamponcino rino faringeo. Oggi
come oggi si fa solo sierologia per la diagnosi di infezione da Micoplasma
pneumoniae.
Chlamidia pneumoniae:dà sindromi simil-influenzali inoltre faringiti,
sinusiti,otiti, BPCO (bronchite cronica).A differenza di Chlamidia trachomatis, C.
pneumoniae come esame diretto va visto subito dato che il vetrino non si può
conservare per più giorni. In immunofluorescenza le cellule non danno le inclusioni
tipiche di altre infette da Chamidia.

fig. 2.3 Streptococcus pneumoniae:colonie mucose
LEGIONELLA PNEUMOPHILA.Causa infezioni di comunità in ospedali, alberghi.E'
trasmessa dall'aria condizionata. Serbatoi di legionelle sono i filtri dei condizionatori
(dove ricercarle) . Dà una brutta polmonite acuta. Quando ci troviamo di fronte a una
polmonite strana che non guarisce se non dando precocemente le tetracicline può essere
Chlamidia o Micoplasma.Oppure possiamo sospettare la Legionella che dà
anche alterazioni a livello renale e cerebrale, a volte è asintomatica altre è
misconosciuta . Mortalità del 20% in pazienti immunodepressi vedi anziani .Si fa
l'immunofluorescenza diretta da materiale clinico ma la sensibilità è bassa.In coltura
il terreno di base è il BCYA alfa. Si diluisce il terreno per eliminare la tossicità
delle secrezioni. Non diluire con soluzione fisiologica che è tossica per la
Legionella.Le piastre si incubano a 37°C per 2 settimane:bisogna vedere le colonie
grigiastre . Se in concomitanza crescono colonie su agar sangue non è Legionella.
Nel bambino polmoniti virali da VRS,Adenovirus,Virus parainfluenzali.
Le polmoniti ospedaliere hanno come causa batterica:
S. aureus
P. aeruginosa
Enterobacter, Klebsiella
H. influenzae
HAEMOPHILUS INFLUENZAE: Come per Streptococcus pneumoniae anche H.influenzae puo' far parte della popolazione microbica normale del tratto respiratorio.I ceppi commensali sono pero' quelli acapsulati.Il ceppo piu' temibile di H.influenzae è quello capsulato di tipo b, responsabile anche della grave meningite neonatale.H. influenzae è causa di epiglottite, pericardite, polmonite, artrite settica, osteomielite.Gli anticorpi anti capsula sono proteggenti da cio' l'importanza di un vaccino anti capsula b.I ceppi di H. influenzae capsulati sono inoltre responsabili di infezioni del tratto respiratorio inferiore (tracheo bronchite, esacerbazioni delle BPCO, polmoniti).Anche i ceppi non capsulati possono causare infezioni respiratorie nei bambini, polmoniti e BPCO .
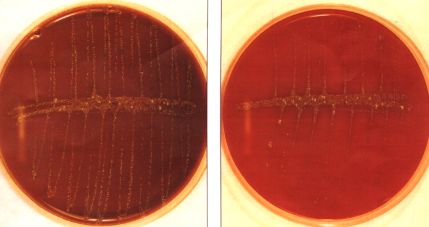
fig 2.4:Questo è un espettorato seminato su due terreni: agar cioccolato e agar sangue.La maggiore carica batterica su agar cioccolato fa sospettare la presenza di H. influenzae (colonie grigiastre)
Poichè è un germe che richiede l'apporto esogeno di emina o fattore X e di NAD o fattore V, il terreno di coltura è l'agar cioccolato.Le colonie appaiono grigiastre , lucenti e lievemente mucose, di 2-3 mm di diametro dopo 24 h di incubazione a 35°C.La crescita è favorita da una atmosfera contenente il 5-10% di CO2.I germi capsulati tendono a presentare crescita confluente, mentre quelli acapsulati mantengono colonie separate.Terreni selettivi sono l'agar cioccolato + bacitracina in anaerobiosi .Il metodo classico di identificazione di H. influenzae si basa sulla evidenziazione della richiesta dei fattori nutrizionali X e V .Con un tampone sterile si prepara una sospensione batterica pari allo 0,5-1 dello standard turbidimetrico MC Farland in soluzione fisiologica;si semina quindi con un altro tampone una piastra di Brain-Hearth Infusion agar .Si collocono sulla piastra le strisce, o i dischi, imbevuti uno di fattore X, uno di fattore V e uno della combinazione dei due fattori.Dopo incubazione per 18-24 h in termostato a 35°C in atmosfera di CO2, si osserva la crescita o non crescita attorno ai fattori nutritivi.Se lo sviluppo si verifica solo attorno al fattore XV e non al fattore X e V separati si tratta di H.influenzae.
| XV | V | X | |
| H. influenzae | + | - | - |
| H. parainfluenzae | + | + | - |
I test biochimici per Haemophilus e Neisseriacee prevedono test rapidi alle 4 ore con reazioni biochimiche miniaturizzate, accertano anche la produzione di beta lattamasi .Si basano sul principio degli enzimi preformati:ogni cellula batterica contiene di per se' stessa degli enzimi e se la sospensione è abbastanza torbida la reazione enzimatica avviene appunto in circa 4 ore.In questo caso non c'è terreno di coltura.
E' buona norma avere un kit per l'agglutinazione batterica dei ceppi capsulati di tipo b.Generalmente si usa il kit per l'agglutinazione rapida dei principali batteri causa di meningite che contiene anche l'antisiero per H.influenzae tipo b.
Il terreno standard per il test di sensibilità agli antibiotici è l'HTM (Haemophilus test medium) costituito da Mueller-Hinton agar , NAD 15 gamma, ematina bovina 25 gamma ed estratto di lievito 5 mg/ml a pH 7,2+-0,2.Si usa una coltura fresca da agar cioccolato, con la quale viene allestita una sospensione di torbidità 0,5 McFarland in brodo Mueller-Hinton privo di supplementi.l'inoculo si insemina mediante tampone su una piastra di HTM, che, dopo applicazione degli opportuni antibiotici, va incubata in CO2 al 5% per le 24 ore a 35°C.Questi sono gli antibiotici da testare secondo le linee guide dell'NCCLS.
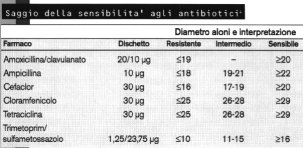
Fig 2.5:E' un classico test di sensibilità agli antibiotici secondo il metodo Kirby-Bauer.
PSEUDOMONAS AERUGINOSA :Da' resistenze oltre il 40% AL CEFTAZIDIME e oltre il
20-30% all'IMIPENEM.E' il piu' importante agente di polmonite nosocomilae .Le
polmoniti nosocomiali in pazienti ventilati danno un 50% di mortalità! Ascessi
polmonari hanno come causa Actinomyces. Va somministrata la
clindamicina. Negli immuno depressi nuovi agenti patogeni sono: Rhodococcus equi
(Aids associato)
Nocardia (Aids , trapiantati)
Miceti filamentosi quali Aspergillus, Fusarium.
Lieviti quali Criptococcus neoformans.
Micobatteri : Mycobacterium tuberculosis e MOTT.
Nematodi quali Strongyloides stercolaris.
Protozoi quali il Toxoplasma.
Rhodococcus equi:sono cocchi, cocco-bacilli Ziehl Neelsen positivi.E' un indice di infezione da HIV. L'emocoltura è spesso positiva. Le colonie sono mucoidi ,color salmone. E' un Gram positivo cocco bacillo. La Nocardia ha una debole acido alcool resistenza.E' stata da noi isolata più volte da un espettorato francamente muco purulento di una paziente con Sindrome di Kartagener (destrocardia, situs inverso,ciglia immobili) Isolamento di Nocardia asteroides in un soggetto con Sindrome di Kartagener. Nel caso di polmonite interstiziale da Pneumocystis carinii non si fa un espettorato normale. Ma un espettorato indotto con un aerosol di soluzione fisiologica calda. In questo modo il diretto ha una sensibilità del 75-80% mentre il BAL ha una sensibilità del 100%. Colorazione di Gomori Grocott delle cisti o con blu di toluidina.Buona è l'immunofluorescenza diretta con uso di vetrini di controllo.Pneumocystis carinii è un micete che non si riesce a coltivare.
LA CANDIDA DA' UNA GRAVE POLMONITE DA DIFFUSIONE DAL SANGUE,DALLE URINE.NON E' MAI POLMONITE PRIMARIA.SOLO LA CRIPTOCOCCOSI DA' UNA POLMONITE PRIMARIA. NEL CASO DI CRIPTOCOCCOSI L'ESPETTORATO SI COLTIVA PER 1 MESE E ANCHE L'EMOCOLTURA SI TIENE PER UN MESE. Il nero di china va bene con le colonie. A fresco nel liquor non sempre riesce questa tecnica di colorazione dei criptoccocchi. L'Aspergillus non sempre si trova nell'espettorato. La coltura ci viene quasi sempre negativa.L'Aspergillus dà crisi di asma nei pazienti neutropenici e malati di AIDS. Colorando il Bal invece si possono vedere i tipici filamenti ad angolo acuto. E' meglio il diretto nella ricerca di Aspergillus. Fusarium lo si ritrova nelle emocolture. L'Aspergillus si cura con itraconazolo.
| Polmoniti comunitarie | S. pneumoniae, B. catharralis, H. influenzae, C. pneumoniae, M. pneumoniae, Legionella pneumophila |
| Polmoniti nosocomiali | Pseudomonas aeruginosa, Staphilococcus aureus, Klebsiella pneumoniae |
Gli antibiotici di scelta sono l'eritromicina (buona per Legionella), l'amoxicillina e le oxitetracicline. Ma in Italia si usano le cefalosporine di 3 generazione e il costoso IMIPENEM riservato alle polmoniti ospedaliere. Il medico di base è influenzato dalle case farmaceutiche!
Riassumendo il rapporto batterio-antibiotico di scelta:
S. pneumoniae:penicillina.In Italia non sono presenti ancora ceppi penicillino
resistenti come in Spagna.
H. influenzae:amoxicillina+ acido clavulanico perchè vi sono ceppi penicillinasi
produttori
B. catharralis:eritromicina
Chlamidia:tetracicline
Micoplasma pneumoniae:tetraciclie e macrolidi.
Ricordiamo che una sensibilità antibatterica in
vitro non predice una sensibilità in vivo questo perchè ci possono essere :
-fenomeni di glico-calice e biofilm
-pH del sito di infezione che influenza l'attività battericida.
-nelle raccolte ascessuali si creano condizioni di anaerobiosi ecc.
-inattivazione dell'antibiotico a livello gastrico